[신성식의 레츠 고 9988] "파킨슨 아내 돌봄은 내 사명이죠" 75세 남편 눈물 닦아주려면..

“50년 넘게 밥 해주고 빨래하고 가정을 꾸려준 사람인데, 10년, 20년도 못 해주나요. 내가 아프다고 (가정)해 봐요. 저 사람이 (간병) 안 해 주겠어요? 당연히 해주겠지요.”
지난 17일 낮 서울 마포구의 한 아파트. 이상은(75)씨는 이 대목에서 소리 없이 눈물을 쏟았다. 이씨 앞에는 거동을 거의 못하는 아내 유희자(71)씨가 침대에 누워있다. 아내는 류머티스 관절염을 앓은 지 45년 넘었다. 2018년 3월 양쪽 무릎 관절 수술을 받았고, 그해 가을 파킨슨병이 왔다. 처음엔 부축받고 화장실을 오갔으나 2년 반 전부터 완전 와상환자가 됐다. 말을 못하고 눈만 깜박인다. 콧줄로 영양식을 먹인다. 대소변 처리는 이씨의 몫이다. 주변에서 “요양병원에 보내는 게 어떠냐”고 말한다. 이씨는 “사명이라고 여기고 돌본다”며 거부한다.
■
「 실효성 떨어지는 방문간호 제도
가정요양 지출 7조의 0.5% 그쳐
장기요양-의료 따로 돌아가는 탓
방문진료·간호 넣어 재설계 필요
」
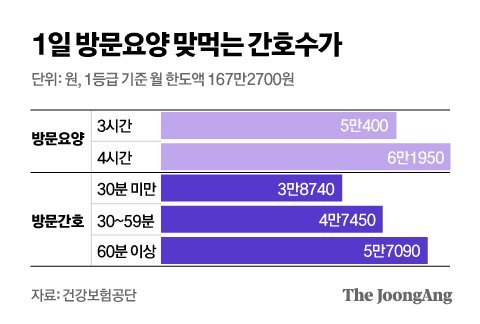
방문간호 다음날 가족은 독박 돌봄
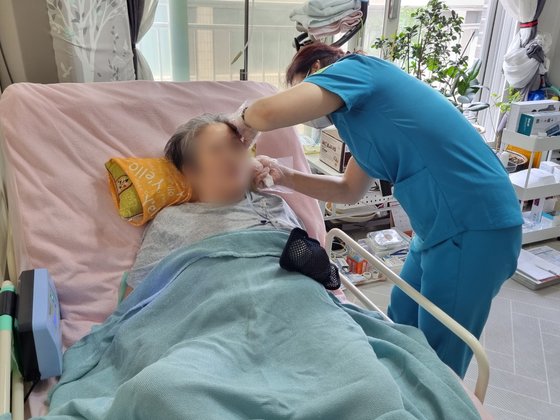
취재진은 이날 서울종합간호요양센터 김미라 간호사와 동행했다. 김 간호사는 유 씨의 혈압·맥박을 체크하고 욕창 치료에 들어갔다. 중증(뼈가 보일 정도이면 4단계) 직전인 3단계까지 간 상태다. 일주일에 두 번 찾아 30분 넘게 욕창 치료를 하고 근력 강화 운동 등 전반적인 건강관리를 돕는다. 환자 상태가 일주일 전보다 호전됐다고 한다. 유씨는 노인장기요양보험 대상 환자(2등급)이다. 2020년부터 요양보호사가 방문한다. 최근 욕창이 생기면서 방문간호 서비스를 받기 시작했다. 김 간호사가 다녀가면 다음 날 요양보호사가 오지 못한다. 유씨는 월 148만6800원 한도 내에서 서비스를 택할 수 있다. 방문간호 1회(4만7450원)와 요양보호사 방문(3시간 5만400원)이 맞먹는다. 이씨는 “간호사가 왔다 가면 다음날 내가 꼬박 매달려야 한다”고 말한다.
이런 사정 때문에 방문요양에 밀려 방문간호는 명맥만 유지한다. 건강보험공단에 따르면 2021년 1만8717명의 가정 환자가 348억원의 방문간호 서비스를 이용했다. 전체(재가급여) 지출의 0.5%(환자 수 기준 2.6%)에 불과하다. 요양보호사가 방문해 가족의 수발 부담을 덜어주는 것도 중요하지만 아픈 사람에게는 방문간호를 비롯한 의료서비스가 그림의 떡이다. 중풍 환자는 물리치료가 필요한데, 장기요양 서비스에서 빠져 있다. 일본은 의사가 판단해 물리치료사를 보낸다.

방문요양 대상자의 상당수는 의료 사각지대에 놓여 있다. 서울 마포구의 86세 노인이 대표적이다. 이 환자는 척추협착증이 심해 거동을 못 하고 온종일 누워있다. 스스로 옷을 갈아입지 못하고 화장실을 못 간다. 엉덩이·허리에 욕창이 생겼다. 방치하면서 욕창이 최악으로 치달았고 치매까지 찾아왔다. 이 환자는 지난해 6월에서야 방문간호 서비스를 받았다. 이민아 서울종합간호요양센터장은 “장기요양제도가 방문요양 위주로 돼 있어 대부분의 환자가 욕창이 심해지고 관절이 굳어진 상태에서 방문간호 서비스를 신청한다”며 “방문간호를 별도로 책정해줘야 한다”고 말했다. 월 사용한도액을 높이되 방문간호 월 2회, 방문목욕 월 4회 등의 한도를 설정해 쓰게 되면 방문요양에 간호가 치이지 않게 된다는 것이다.
건강보험공단 관계자는 “재가급여 대상 장기요양 1, 2급 환자(5만여 명), 일부 3등급 환자는 의료 서비스가 필요한데 사각지대에 놓여 있다”고 말했다. 방문간호 절차도 복잡하다. 환자가 병원에 가서 진단을 받고 방문간호 지시서를 받아야 하는데, 와상 또는 준와상 상태에서 병원 가기 쉽지 않다. 가정 환자 사각지대가 발생하는 이유는 장기요양보험과 의료가 따로 놀기 때문이다. 환자 중심이 아니라 공급자 중심이다.
대한의사협회 우봉식 의료정책연구소장은 “일본의 개호의료원과 비슷한 기능을 하는 요양의원 제도를 신설하자”고 제안한다. 개호의료원은 수발과 의료 기능을 합친 시설로 우리의 요양병원과 요양원을 합친 개념이다. 2018년 4월 도입돼 2년여 만에 515곳으로 늘어났다. 그는 “장기요양의 방문간호 서비스를 아예 떼서 건강보험이 커버하도록 재설계하는 것도 대안”이라고 말했다.
요양사가 환자 알려주면 즉각 왕진
서울 노원구 파티마의원 장현재 원장에게 대안을 물었다. 장 원장은 의원과 장기요양보험의 재가복지센터를 같이 운영한다. 왕진도 한다.
Q : 왜 재가복지센터를 하나.
A : “방문요양을 간 요양보호사가 환자 상태를 보고 의료 서비스가 필요하다고 알려주면 왕진을 간다. 환자 상태를 보고 계속 왕진할지, 입원할지, 요양원에 입소할지 가르마를 탄다. 최근 대퇴부 골절환자가 수술할 수 없는 상황이라 요양원 입소를 권고했다. 요양원도 의사가 운영하면 환자를 잘 관리할 수 있다.”
Q : 어떻게 하면 좋은가.
A : “건보(의료)와 장기요양(돌봄)이 따로 노는 게 문제다. 재가복지센터 10곳과 의사를 묶으면 방문진료가 자연스레 돌아간다.”
Q : 의사가 장기요양에 관심이 없다.
A : “장기요양에는 연간 10조원의 재정이 들어간다. 장기요양이 14년간 역할을 했지만 뭔가 빠졌다. 그게 의사이다. 의사가 방문을 가면 환자의 삶의 질이 달라진다. 장기요양 1등급 환자라도 집에서 돌볼 수 있다. 게다가 요양원이 비즈니스 모델로 가는 게 문제다.”
신성식 복지전문기자
Copyright © 중앙일보. 무단전재 및 재배포 금지.
- "나 文인데 살고싶어" 목에 줄 감았다…文복심이 올린 시위현장
- [단독] "남탕 가자""채찍 맞을래?" 포스코 피해자 '끔찍한 3년'
- "성을 섹스로만 아니 연애를 모르지" 韓성문화 때린 전문가
- "아파트 계약금 마늘로 달라" 집 3000만곳 텅빈 中 황당 판촉
- 軍 휴가중 몸 던진 아들…부모의 20년 추적뒤 드러난 전말
- 러시아와의 질긴 악연…나토 A to Z
- [단독]33억 집, 13년뒤 31억에 팔았다…5월 확 뛴 수상한 직거래
- '냉골학대' 양부모 집 보낸 판사...죽지 않아 선처? 제정신인가 [공혜정이 고발한다]
- "성매매 여성에 목줄 채우고 배설물 먹였다"…원주 공포의 자매
- [단독] 유나양 가족차 바닷속서 발견…그날 CCTV 찍힌 마지막 모습